Chirurgie hépatobiliopancréatique
Chirurgie hépatobiliaire et pancréatique – Centre d’excellence en techniques mini-invasives avancées
Notre centre est reconnu à l’échelle internationale pour son expertise en chirurgie hépatobiliaire et pancréatique, avec un fort engagement envers les approches mini-invasives. Dès le début des années 2000, notre équipe chirurgicale – dirigée par notre Professeur, Chef de service – s’est positionnée à l’avant-garde de l’innovation dans ce domaine. À une époque où ces interventions étaient réalisées quasi exclusivement par chirurgie ouverte, il a été l’un des tout premiers au monde à développer et appliquer des techniques mini-invasives pour les pathologies complexes du foie et du pancréas.
Véritable pionnier, il a contribué de manière déterminante à l’élaboration des lignes directrices internationales en chirurgie hépatobiliaire et pancréatique mini-invasive. Il a participé activement à des conférences de consensus, validé les meilleures pratiques chirurgicales et publié de nombreux articles scientifiques ayant marqué l’évolution de la discipline au niveau mondial.
Aujourd’hui, notre équipe perpétue cet héritage d’excellence. Nous réalisons des interventions laparoscopiques et robotiques de pointe pour un large éventail de pathologies bénignes et malignes, en offrant à nos patients les bénéfices avérés de la chirurgie mini-invasive : douleurs post-opératoires réduites, hospitalisation plus courte, récupération plus rapide et résultats oncologiques optimaux.
Forts de plusieurs décennies d’expérience, d’une équipe multidisciplinaire et de technologies de pointe, nous sommes un centre de référence national et international pour une chirurgie hépatobiliaire et pancréatique sûre, efficace et fondée sur les meilleures données scientifiques.
1. Cancer du foie
Le carcinome hépatocellulaire (CHC) est la tumeur primitive du foie la plus fréquente. Il prend naissance à partir des hépatocytes, principalement en raison d’une maladie hépatique chronique ou d’une cirrhose.
Causes
Les principales causes du carcinome hépatocellulaire sont l’hépatite B ou C et la cirrhose. Son apparition sur un foie sain est beaucoup plus rare.
Pour cette raison, il est recommandé aux personnes souffrant de ces pathologies d’effectuer des contrôles périodiques par des analyses sanguines pour prévenir le développement éventuel de la néoplasie.
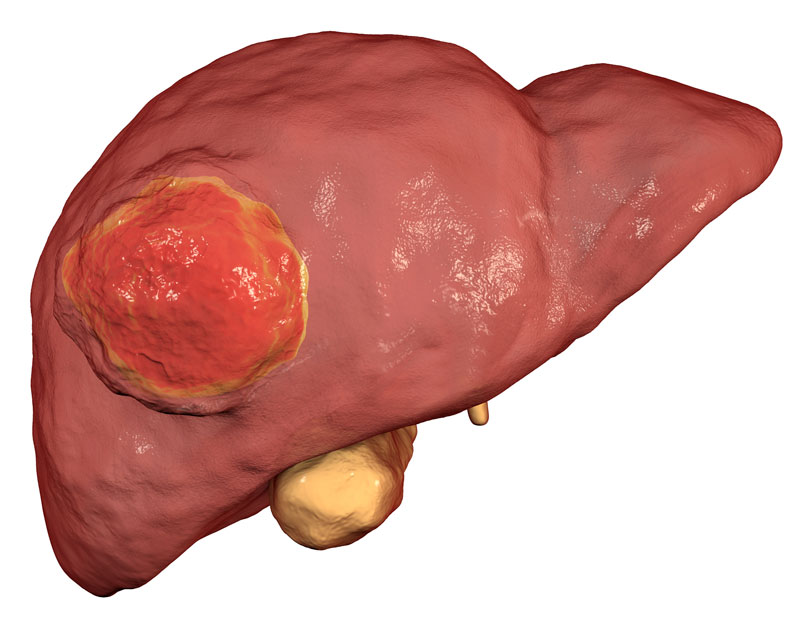
Symptômes
Les premiers stades du carcinome hépatocellulaire sont généralement asymptomatiques.
Les patients atteints présentent le plus souvent des signes typiques de cirrhose avancée :
- Saignement des varices œsophagiennes
- Ictère (jaunisse)
- Augmentation de volume des hémorroïdes
- Perte d’appétit
- Distension abdominale (augmentation du volume de l’abdomen)
- Douleur localisée dans la partie haute de l’estomac irradiant vers l’omoplate.
Diagnostic
Le diagnostic précoce est crucial car le carcinome hépatocellulaire est plus facilement traitable à un stade initial.
Des analyses sanguines spécifiques sont d’abord nécessaires.
Elles sont systématiquement complétées par une échographie, une tomodensitométrie (scanner) ou une imagerie par résonance magnétique (IRM).
Une biopsie est parfois requise.
Traitement
La thérapie pour un carcinome hépatocellulaire varie selon le développement de la tumeur et la présence d’une maladie hépatique chronique (cirrhose, hépatite).
Si le foie conserve ses fonctions, une résection chirurgicale de la partie atteinte est possible.
Chirurgie : Notre département est spécialisé dans la prise en charge chirurgicale des lésions hépatiques bénignes et malignes, après une évaluation approfondie et personnalisée de chaque cas.
- Une évaluation complète est réalisée et discutée en réunion pluridisciplinaire.
- Traitement principal : chirurgie, ou techniques radiologiques (embolisation)
Approches chirurgicales : laparoscopie (domaine dans lequel notre professeur est reconnu comme l’un des experts mondiaux) ou laparotomie maitrisée
- Reprise alimentaire le lendemain
- Hospitalisation d’environ une semaine
- Soins intensifs possibles
Risques :
- Complications pulmonaires
- Saignements
- Fistules biliaires
En cas d’altération de la fonction hépatique due à la cirrhose, des stratégies non chirurgicales sont privilégiées :
- Radiofréquence
- Micro-ondes
- Radiothérapie
- Radiothérapie endovasculaire
… et d’autres options à évaluer au cas par cas.
Une transplantation hépatique peut être envisagée pour certains patients.
Métastases hépatiques
Les métastases hépatiques, également appelées tumeurs secondaires du foie, proviennent de cellules cancéreuses non hépatiques. Ces cellules migrent d’un autre organe (le plus souvent du côlon ou du rectum) vers le foie.
Symptômes
Les métastases hépatiques restent asymptomatiques longtemps. Les principaux symptômes observés sont :
- Douleur dans la partie supérieure de l’abdomen irradiant parfois jusqu’à l’épaule
- Fatigue
- Perte de poids
- Perte d’appétit
- Nausées ou vomissements
- Ictère (jaunisse)
- Cachexie (dépérissement physique)

Diagnostic
Un bilan d’imagerie est indispensable pour caractériser précisément les métastases hépatiques :
- Échographie
- Imagerie par Résonance Magnétique (IRM)
- Tomodensitométrie (scanner)
- Tomographie par Émission de Positons (TEP)
Ces examens déterminent la localisation, la taille et le nombre des lésions.
Une biopsie peut être indiquée dans certains cas.
Pour les patients atteints de cancers primitifs (notamment colorectal, gastrique, œsophagien, pancréatique, rénal, pulmonaire, mammaire ou cutané), une surveillance hépatique régulière est recommandée.
Traitement
La prise en charge dépend de chaque cas :
- Chirurgie : La résection hépatique offre les meilleurs résultats (surtout pour les métastases colorectales)
- Chimiothérapie : Réduit la taille des métastases pour faciliter la chirurgie
- Thérapies innovantes :
∙ Thérapies ciblées (médicaments biologiques)
∙ Immunothérapie
∙ Radio-embolisation
∙ Radiothérapie stéréotaxique
Ces approches permettent aujourd’hui un contrôle durable chez de nombreux patients.
2. Cancer du Pancréas (Adénocarcinome)
La forme la plus courante de cancer du pancréas est l’adénocarcinome. Il se développe généralement dans la tête de l’organe et prend naissance dans les canaux transportant les enzymes digestives.
Particulièrement agressif et fréquent, il touche chaque année plus de 10 000 personnes, principalement entre 60 et 80 ans, avec une répartition égale entre les sexes.
En raison de sa propagation rapide aux poumons et au foie, et des difficultés de diagnostic précoce, c’est l’un des cancers les plus difficiles à traiter.
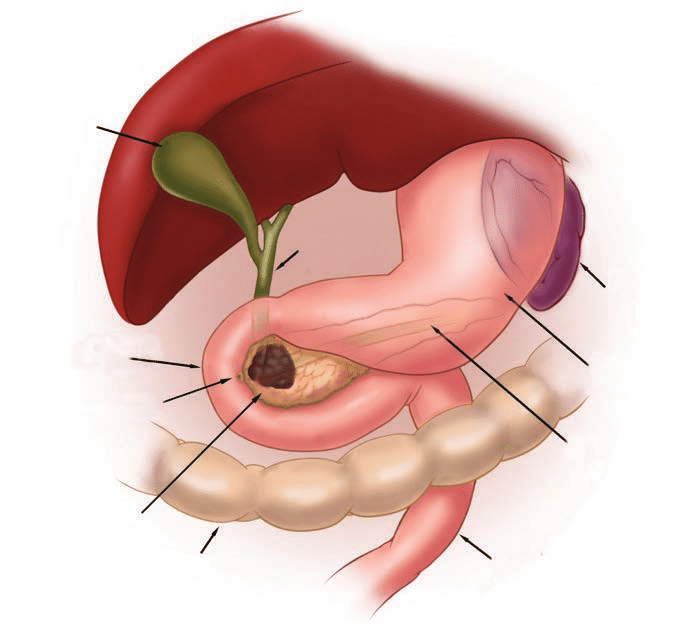
Causes
Le cancer du pancréas résulte d’une multiplication incontrôlée de cellules génétiquement altérées. Bien que l’origine de ces altérations soit inconnue, certains facteurs de risque sont établis :
- Surpoids et obésité
- Pancréatite chronique
- Tabagisme (risque presque triplé chez les fumeurs)
- Âge (> 60 ans)
- Antécédents familiaux de cancers liés à des mutations génétiques héréditaires (sein, côlon)
- Régime riche en protéines animales et graisses.
Symptômes
Le diagnostic précoce est difficile en l’absence de symptômes nets. Les signes n’apparaissent souvent qu’en cas d’obstruction des voies biliaires ou de dissémination:
- Perte d’appétit et de poids
- Faiblesse générale
- Nausées/vomissements
- Douleurs abdominales hautes irradiant dans le dos
- Ictère (jaunisse)
- Diabète.
Diagnostic
Un spécialiste confirme le diagnostic par :
- Scanner (TDM)
- IRM
- Écho-endoscopie
Le dosage des marqueurs tumoraux est utile. En cas d’ictère, des examens complémentaires sont réalisés.
L’écho-endoscopie (échodoppler via gastroscope) permet des biopsies si nécessaire (lésion douteuse ou chimiothérapie néoadjuvante).
Traitement
Parcours patient structuré :
- Consultation d’annonce spécialisée
- Bilan d’extension complet
- Décision collégiale en réunion de concertation pluridisciplinaire (RCP)
Notre excellence chirurgicale : Laparoscopie et/ou Laparotomie maîtrisée
- Tumeurs proximales et les tumeurs distales: Laparoscopie mini-invasive (4-5 trocarts) et/ou Laparotomie maîtrisée
La stratégie dépend du stade évalué par imagerie.
- Tumeur résécable : Exérèse complète avec marges saines.
- Tumeur localement avancée : Invasion des artères viscérales → Chimiothérapie première pour réduire l’infiltration vasculaire, puis réévaluation chirurgicale.
- Cancer métastatique : Contre-indication chirurgicale sauf exceptions : patients jeunes, bon état général, réponse à la chimiothérapie validée en réunion multidisciplinaire.
Suivi post-opératoire :
- Alimentation adaptée (J1 à J4 selon complexité)
- Hospitalisation : 3-12 jours (+ soins intensifs si nécessaire)
- Surveillance rapprochée à 3 semaines puis chaque 3-6 mois
Autres Tumeurs Pancréatiques
Tumeurs Kystiques du Pancréas
Lésions hétérogènes découvertes incidemment lors d’échographies abdominales. Requièrent une caractérisation morphologique par IRM.
- Lésions bénignes : Surveillance radiologique.
- Lésions borderline/malignes : Résection chirurgicale.
Tumeurs Neuroendocrines (TNE)
Provenant des cellules sécrétant les hormones digestives (glucagon, insuline, gastrine) :
- 70% non sécrétantes : Asymptomatiques hormonaux.
Diagnostic :
- Hypervascularisation au scanner après injection de produit de contraste
- Médecine nucléaire (TEP-scan au Dotatoc®, TEP au Gallium)
Traitement :
- Tumeurs sécrétantes : Opération systématique
- Tumeurs non sécrétantes :
- < 2 cm → Surveillance
- 2 cm → Chirurgie
Pronostic : Dépend de la taille, atteinte ganglionnaire, métastases et index de prolifération Ki-67.
3. Lithiase biliaire (calculs de la vésicule biliaire)
Les calculs biliaires sont des particules solides qui se forment dans la vésicule biliaire et peuvent migrer vers les voies biliaires. Cette affection touche environ 25 % des personnes de plus de 50 ans, plus fréquemment les femmes et les personnes obèses. Les calculs sont composés de cholestérol (80 %) ou de pigments biliaires (20 %).
Symptômes
Souvent asymptomatiques, les calculs peuvent provoquer:
- Douleur abdominale supérieure après un repas gras, durant moins de 6 heures
- Nausées, vomissements, douleur irradiant vers l’épaule droite
- En cas d’obstruction : jaunisse, angiocholite, pancréatite
Traitement
- Cholécystectomie:
Ablation de la vésicule biliaire, traitement standard réalisé par laparoscopie. - Techniques avancées:
Notre équipe pratique la micro-laparoscopie (incisions de 2-3 mm) - Calculs dans les voies biliaires:
Traitement endoscopique avec sphinctérotomie.
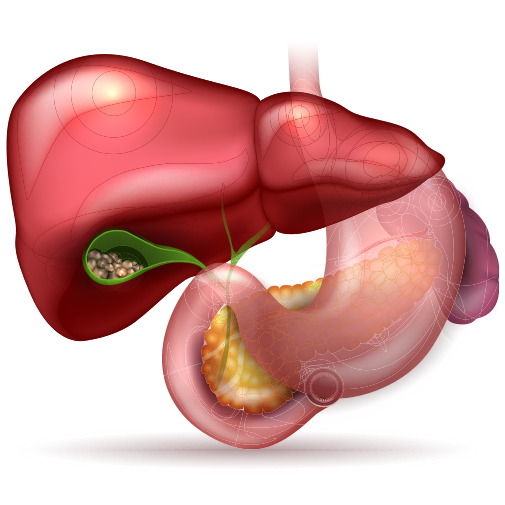
Risques
- Saignement, généralement maîtrisé pendant l’intervention
- Lésions des voies biliaires, rares et bien prises en charge dans notre centre
Suivi post-opératoire
- Suivi 1 semaine après (ambulatoire) ou 1 mois (hospitalisé)
- Rétablissement rapide, sans suivi prolongé nécessaire
Abonnez-vous à notre newsletter
Restez en contact avec nous pour obtenir les dernières nouvelles.
Adresse
Hôpital Antoine-Béclère 157 rue de la Porte de Trivaux, 92140 Clamart, France
Appelez-nous
Accueil: 6:45 - 17:00, Lundi a vendredi. Tel.: +33 1 45 37 43 39 | +33 1 45 37 43 48
Appelez-nous
Secretariat medical: 8:30 - 17:00, Lundi a vendredi. Tel.: +33 1 45 37 43 39 | +33 1 45 37 43 48
Envoyez-nous un e-mail
Cécile.huber@aphp.fr
Ibrahim.dagher@aphp.fr
